מחלות אלרגיות של העור
מחלות אלרגיות של העור
אנו מטפלים ברוב הסוגים של מחלות עור אלרגיות.
 |  |  |
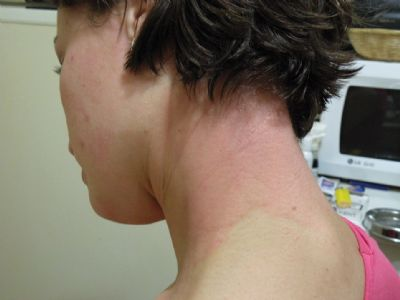
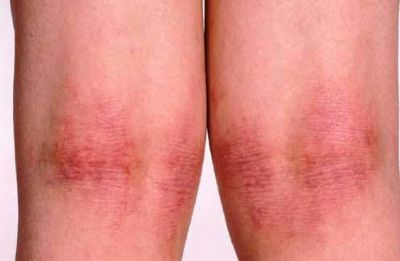
סרפדת ואנגיואדמה
 |  | 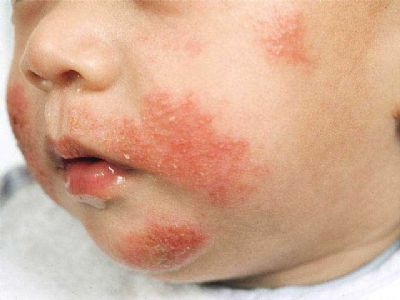 |
אטופיק דרמטיטיס
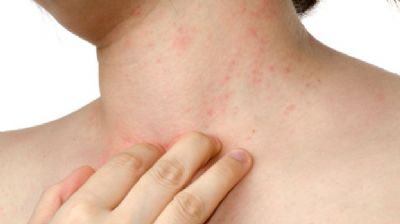 |  |  |
דלקת עור ממגע
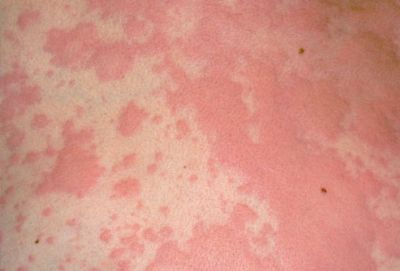
אורטיקריה (חרלת או סירפדת בעברית)
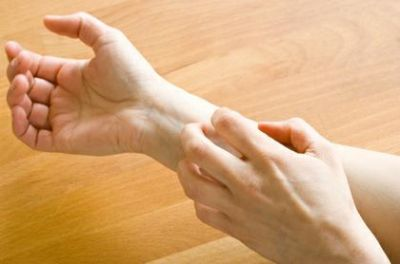
אורטיקריה היא פריחה בולטת, מגרדת וכואבת בעור. הפריחה מופיעה בצורת מספר כתמים מובלטים או תפיחות וסביבן עור אדמומי. הפריחה מגרדת מאוד ומעייפת.
הכתמים בדרך כלל זזים כל 24 שעות ו"מהגרים" על פני הגוף. במקרים כרוניים, הגירוד העז מדיר שינה.
יש שני סוגים נפרדים של אורטיקריה:
אורטיקריה חריפה נגרמת פעמים רבות מאלרגיה למזון או תרופות ועשויה להימשך כמה שעות עד שישה שבועות.
אורטיקריה כרונית מאובחנת כאשר הפריחה אינה חולפת גם לאחר שישה שבועות. הגורם לה במקרה זה אינו אלרגיה למזון בדרך כלל. אורטיקריה כרונית מתאפיינת בתנודתיות, כלומר לפרקים; היא נרגעת ואז פתאום תוקפת שוב עקב מחלה ויראלית, מתח נפשי, וצריכת תרופות המכילות אספירין. דפוס כרוני זה עלול לחזור על עצמו שוב ושוב בין 5 ועד 20 שנה לפעמים! אורטיקריה כרונית יכולה להגרם על ידי מספר גדול של גורמים. בכ 20-30% מהמקרים הגורם לאורטיקריה כרונית מכונה "אורטיקריה פיזית" כלומר אורטיקריה הנגרמת ע"י גורמים סביבתיים (קור, חום, פעילות גופנית, שמש, וויברציה, מים) שפעילותם מביאה להפעלת מנגנון האורטיקריה. זהוי הגורמים הללו מאפשר בחלק מהמקרים לשינוי התנהגותי המונע את תופעת האורטיקריה ולכן החשיבות שבזהוי מצבים אילו.
ממה נובעת המחלה?
אורטיקריה חריפה
הסיבה השכיחה ביותר לאורטיקריה חריפה היא תגובה אלרגית לחיות מחמד, לייטקס, גומי, מיני מזונות כגון אגוזים, מוצרי חלב או ביצים, פירות ים, או עקיצת דבורה או צרעה. גם אלרגיה לתרופות עלולה לגרום לאורטיקריה חריפה - תרופות כגון סוגים שונים של אנטיביוטיקה (פניצלין, טטרהציקלין, סולפונמידים וצפלוספורינים), תרופות ללחץ דם (מדכאי ACE ומשתנים), או משככי כאבים המכילים קודאין ואספירין. זיהומים ויראליים כמו מחלת הנשיקה וצהבת B, או חיידקים (הליקובקטר, סטרפטוקוקוס), פטרת וזיהומים טפיליים גם הם יכולים להביא לאורטיקריה. נמצאו גם תגובות אלרגיות למוצרי דם, עירויים, קונטרסט של קרני רנטגן (x-ray contrast) וחיסונים. אורטיקריה חזזיתית (popular) היא המונח הרפואי ל-"גרדת" (itchy bumps) שמאפייניה הם חבורות אורטיקריות מקובצות שמופיעות בעיקר אצל ילדים בעקבות עקיצה של זבובונים, פרעושים, או יתושים.
אורטיקריה כרונית
את הסיבה לאורטיקריה כרונית הרבה יותר קשה למצוא. לרוב אלרגיה אמיתית למזון אינה משמשת כגורם חשוב, אבל תוספי מזון כגון salicylate, סודיום בנזואט, צבעי מאכל וניטראטים עשויים להשפיע גם כן. לרוב האבחנה מסתכמת ב-אורטיקריה כרונית אידיופתית. מחלה זו (שיכולה להימשך שנים רבות) נגרמת מייצור "נוגדנים עצמיים" אשר תוקפים תאי פיטום מסוימים בעור וברקמות וגורמים לשחרור כמות אדירה של היסטמין. הסיבה לייצור פתאומי זה של נוגדנים אגרסיביים אינה ידועה כלל. גוף האדם עשוי להוסיף ולייצר את אותם נוגדנים עצמיים במשך שנים ולגרום בכך אי נוחות ומצוקה רבה לחולי האורטיקריה. לרוע המזל, למעלה מ-50% ממקרי האורטיקריה הכרונית הם תוצאה של ייצור הנוגדנים העצמיים ל-IgE ולקולטני ה-IgE בתאי הפיטום בעור.
זיהומים טפיליים כרוניים וכדורי לחץ דם מדכאי ACE עלולים להשפיע במקרי אורטיקריה חריפה וכרונית. ידוע גם שלחץ נפשי מחמיר את האורטיקריה ואמצעים להפחתת הלחץ הם חלק חשוב מהטיפול במחלה.
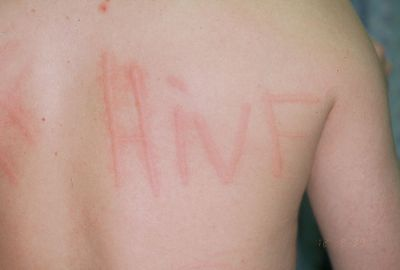
גם גורמים פיסיים עלולים להביא לאורטיקריה כרונית. כמו למשל, מזג אוויר חם (חררה), קור עז, אור שמש, רעידות או לחץ המופעלים על העור (מביגוד צמוד). לעתים נדירות מאוד, יש תגובה למי אמבט. תופעה זו ידועה כאורטיקריה "אקווה-גנית". פעילות גופנית לאחר אכילת מזונות מסוימים, ביניהם חיטה, סלרי ופירות ים, עלולה לגרום לאורטיקריה מעוכבת. לאנשים רבים יש עור רגיש וכל חיכוך או שפשוף גורם להתפתחות קווים אדומים בולטים בעורם. התופעה, הנקראת דרמטוגרפיזם (Dermatographism), מלמדת באיזה קלות עשוי להשתחרר היסטמין בעורם. בדיקה טובה לאורטיקריה כתוצאה מקור היא הנחת קובית קרח על הנבדק במשך 5 דקות ואז לראות אם מתפתחות תפיחות אורטיקריות לאחר הסרת הקרח.
מחלות רקע של בלוטת התריס ומחלות אוטואימוניות כמו זאבת מערכתית ודלקת מפרקים שיגרונית (Rheumatoid Arthiritis) עלולות להביא לאורטיקריה כרונית ואפילו לדלקת כלי דם חלרתית (Urticarial Vasculitis) שהיא סוג של אורטיקריה שבה אין תנודות בהופעת החבורות אלא שינוי בצבע העור.
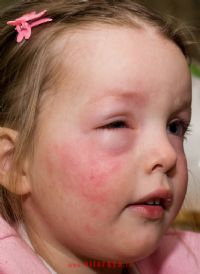
לפעמים חוסר מולד באנזים המדכא C1 אסטראז גורם לסוג לא מגרד של אורטיקריה שנקרא אנגיואדמה (angioedema) תורשתית. מחלה זו תוקפת בעיקר נשים והיא מתבטאת בנפיחות פתאומית בפנים ובצוואר שאינה מגרדת אבל פעמים רבות כואבת. חבורות אלה נשארות בדרך כלל יומיים-שלושה והטיפול באנטיהיסטימינים אינו יעיל לריפוי. לחולים יש בדרך כלל רמות נמוכות של C4 משלים (complement C4) בדם ומגיבים לתרופה שנקראת דנזול (Danazol) או חומצה טרנקסמית (tranexamic acid) שעוזרות למנוע את התקפות המחלה.
איך מטפלים באורטיקריה?
יש להימנע מכל גורם ידוע למחלה או גורם שמחמיר את המצב ולנסות ולהיעזר בהנחיות אלה: לשמור שהעור לא יתחמם, לא לתת לחום הגוף לעלות בשל פעילות גופנית, לרחוץ במים פושרים, לעמוד בפיתוי ולא לגרד את העור, להשתמש בכמויות נדיבות של תכשירי לחות כדי שהעור לא יתייבש ויגרד, לא לשתות אלכוהול ולא לצרוך מזון המכיל תוספי מזון (סודיום בנזואט, צבעי מאכל ו-סליצילט [salycilate]).
לקרמים על בסיס מים יש להוסיף 1% מנתול כדי להרגיע את העור הפגוע. אין לצרוך תרופות שמכילות קודאין או אספירין (לרבות איבופרופן [ibuprofen], דיקלופנאק [diclofenac] וחומצה מפנאמית [meffenamic acid]). לשיכוך כאבים יש להשתמש בפרצטמול בלבד. יש לקרוא את רשימת תופעות הלוואי של כל תרופה שצורכים ולהימנע מאלו שידוע כי הן עלולות לגרום לאורטיקריה או אנגיואדמה.
המרכיב המרכזי בטיפול הוא מתן מינון גבוה של תרופות אנטיהיסטמיניות שאותן ייתכן ויהיה צורך לצרוך למשך תקופה ארוכה (למעלה משישה שבועות). להקלה על התסמינים ייתכן ויהיה צורך לצרוך תרופות שמינון האניטהיסטמין בהן כפול מהרגיל.
תרופות כגון צטריזין (Cetrizine), לורטידין (Loratidine), ופקסופנדין (Fexofenadine). לעתים מוסיפים גם תרופות "נגד אולקוס" כמו צימטידין (Cimetidine) ורניטידין (Ranitidine) שידועות גם בתור מדכאות שחרור היסטמין. נמצא גם שנוגדי קולטני ליוקוטרין חדשים בהם מטפלים בחולי אסטמה, כמו מונטלוקאסט (Montelukast), מקלים במידת מה על תסמיני האורטיקריה הכרונית. קרם דוקספין (Doxepin cream) עשוי להרגיע את העור. לשיכוך תסמינים חמורים יותר, ייתכן ויהיה צורך במתן קורטיזון או סטרואידים דרך הפה, לתקופות קצרות. אין לצרוך את הקורטיזון לתקופה ממושכת מפני שהוא עלול לעכב גדילה אצל ילדים ולגרום לאוסטאופורוזיס אצל מבוגרים.
במקרים של אורטיקריה כרונית דרוש לפעמים בירור אצל מומחה כדי לשלול מחלות רקע אחרות או כדי לבדוק אם אכן נמצאים בדם אותם "נוגדנים עצמיים" (את ה-Anti IgE Receptor Autoantibodies ואת ה-Basophil Histamine Release אפשר למדוד).
בבדיקת ASST) Autologous Serum Skin Test) תתגלה תפיחה בולטת בהזרקה השנייה של הנסיוב לחולה והיא אינדיקציה טובה להימצאות הנוגדנים העצמיים.
טיפולים מיוחדים מאוד עשויים לכלול תרופות מדכאות מערכת חיסון (אימונוסופרסיביות, והן Cyclosporine, Methotrexate, Azathioprine), אנדורגנים, ו-Colchicine. לעתים יש צורך בזריקות אימונוגלובין, סינון פלזמה (פלזמפרזיס) או בנוגדנים מונקלונלים (monoclonal) נוגדי IgE חדישים כגון Omalizumab) Xoliar), באשר אמצעים אלה זמינים.
אקזמה, דרמטיטיס והטיפול בעור
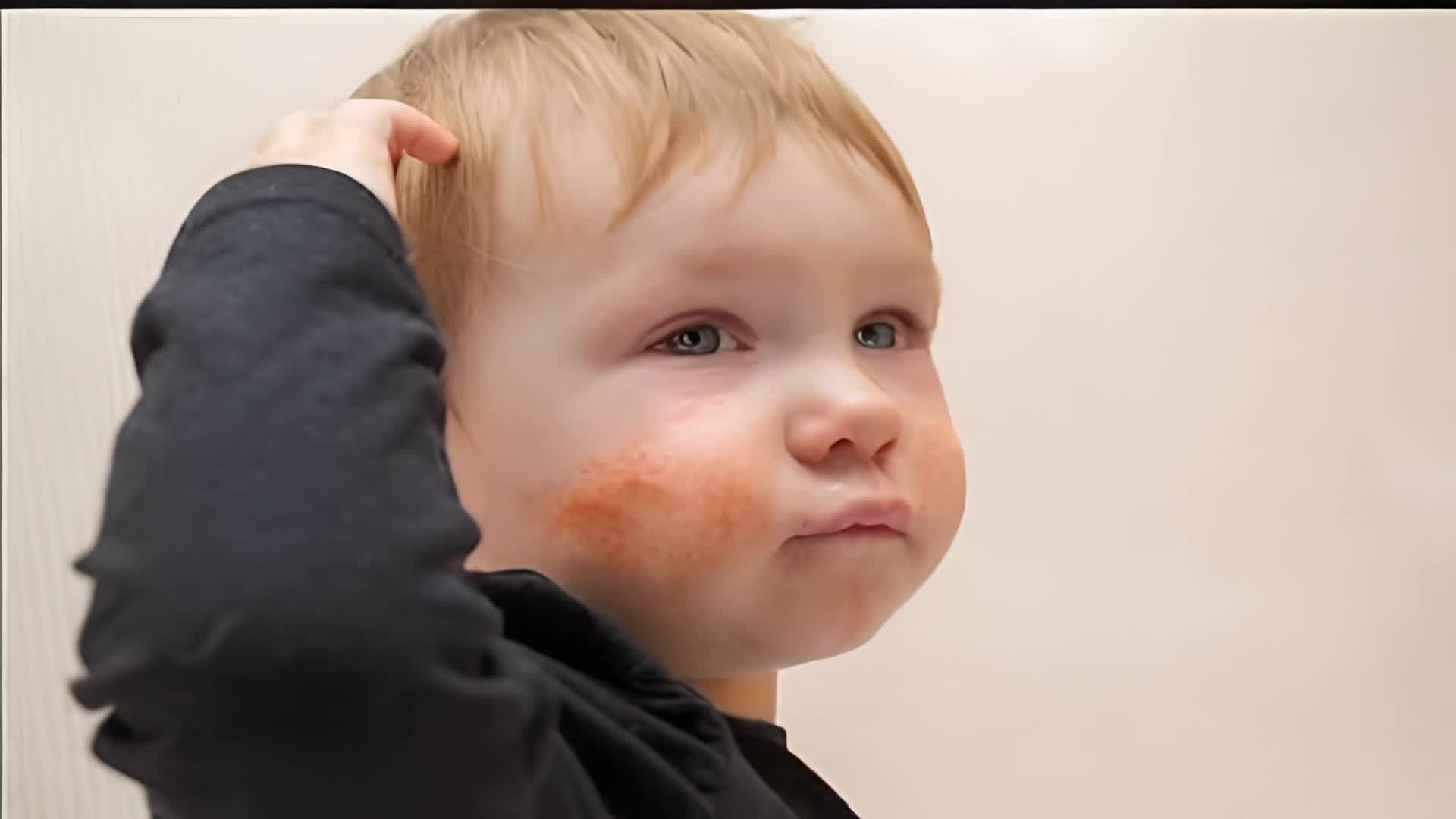
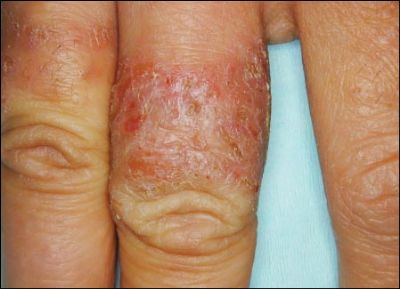
אקזמה – מונח מקובל ברפואה לציון מצב של עור רגיש המגיב לגירויים כגון סבון, בדי צמר או גורמים מכאניים. סוג של דלקת עור הידועה בשם אטופיק דרמטיטיס (Atopic dermatitis) הינה מחלת עור כרונית ממקור אלרגי. תסמיני אטופיק דרמטיטיס הם עור מגורה מאוד, אודם ויובש בעור, עור מתקלף או מודלק. הפריחה המתלווה למחלה עלולה להופיע בכל חלקי הגוף: ידיים, רגליים, פנים, מרפקים, קפלי עור ועוד.
מיליוני אנשים במדינות מפותחות סובלים מאקזמה, רבים מהם תינוקות וילדים קטנים. למעשה ידוע כי 10% עד 20% מכלל התינוקות סובלים מדלקות עור. דלקת עלולה להופיע לראשונה כבר בגיל שישה שבועות והיא נעלמת בהרבה מקרים לפני גיל שלוש. עם זאת, חלק מהאנשים יסבלו מאקזמה במהלך כל חייהם.
סוג אחר של אקזמה הוא דלקת עור ממגע (Contact dermatitis). סוג זה של דלקת בעור מתפתח באזורים בגוף שבהם בא העור במגע עם חומר שזוהה בתור גוף זר (אלרגן) על ידי המערכת החיסונית.
רוב הסובלים מאטופיק דרמטיטיס מדווחים על היסטוריה משפחתית של אקזמה, קדחת השחת או של אסתמה. ובכן, אקזמה מקורה בגורמים גנטיים בשילוב עם גורמי הסביבה.
מהלך מחלת האקזמה
אקזמה יכולה להתפרץ בתור תהליך דלקתי חריף ובהמשך לקבל אופי כרוני. גירוי ודלקת בעור מלווים בגרד עז, מה שיוצר קרקע פורייה להחמרת הדלקת ולפגיעה בכיסוי החיצוני המגן של העור. כפי שציינו קודם, ללא המחסום המגן הופך העור ליבש והוא נתון להשפעתם של אלרגנים שונים הגורמים לדלקת אלרגית משנית. סוג דלקת זה מחמיר את הגרד ואת הגירוי המכאני של העור (שריטה של העור בעת גירוד). במהלך מחלת האקזמה ישנן תקופות של רגיעה יחסית ותקופות של החמרה, כאשר אזורי העור הנגועים באקזמה מאדימים ונדלקים. קיימים גורמי סיכון רבים להתפרצות דלקת בעור, להלן רשימה חלקית שלהם:
שפשוף ושריטה של העור;
טמפרטורות אוויר גבוהות ו/או אחוזי לחות נמוכים;
בדים גסים כגון צמר או סיבים סינטטיים;
עשן סיגריות;
חומרים כימיים הנמצאים בחומרי ניקוי וקוסמטיקה הגורמים לגירוי בעור;
אלרגנים של קרדית אבק הבית;
אלרגיה למזון (לרוב מדובר בתגובה אלרגית לחלב פרה, לבוטנים, לביצים, לחיטה ולסויה);
תגובות אמוציונאליות שליליות ומתח נפשי.
כיצד ניתן למנוע החרפה של אקזמה? מהו הטיפול באקזמה?
חשוב ביותר לבודד את הגורמים המעוררים דלקת בעור על מנת למנוע את התפרצויות המחלה. חולים רבים ומשפחותיהם למדו מניסיונם שלצורך מניעת ההחרפה במהלך המחלה חיוני לשלוט על ההשפעות הסביבתיות השליליות. אנו מצרים על כך שרבים מרופאי העור אינם מתייחסים למניעה ברצינות הראויה ואינם מקדישים מאמצים מספיקים למתן המלצות בנושא מניעת המגע עם האלרגנים. מרבית חברי הקהילה הרפואית רק לפני זמן קצר התוודעו לכך שלקרדית האבק יש השפעה ניכרת על האקזמה. מחקרים מדעיים חדשים הוכיחו באופן חד משמעי שצמצום אוכלוסיית קרדיות האבק בבתים של חולים הסובלים מאקזמה גרם להקלה ניכרת במהלך הדלקת האלרגית הן בילדים והן במבוגרים.
אמצעים נוספים למניעת ההחרפה של דלקת העור כוללים צעדים פשוטים כגון גזיזת ציפורניים ולבישת כפפות כותנה בלילה כדי למנוע שריטות בעור. שמירה על רמת לחות בעור אף היא חיונית למניעת החרפה במהלך המחלה. גם קומפרסים לחים המיושמים על אזורים נגועים ורחיצה תכופה יעילים להוספת לחות לעור. חשוב ביותר, מיד לאחר הפרוצדורות הללו (כ-3 דקות לאחר ייבוש העור) למרוח קרם לחות אפקטיבי (דוגמת U-Lactin או Vaseline Intensive Care), כדי למנוע מהלחות שחדרה לעור להתאדות שוב. אין לשפשף את העור במקרים של אקזמה כדי למנוע פגיעה מכאנית.
כאן מובא תקציר של שיטות טיפול נוספות לאיזון דלקת העור. שמירה על לחות העור הינה החלק החשוב ביותר בטיפול. כמו כן, נעשה שימוש בסטרואידים לטיפול מקומי (בצורת משחות, קרמים ותרחיצים). תכשירים אלה יעילים מאוד בטיפול בדלקת אלרגית חריפה ולהרגעת הגרד המתלווה להתפרצות האקזמה. עם זאת, אין להשתמש בסטרואידים לטיפול מקומי יותר מפעמיים ביום; שימוש ממושך בתכשירים המכילים סטרואידים יכול לגרום לעור דק, לשינוי בצבע העור ולפריחה הדומה לחטטת. יש להימנע מנטילת סטרואידים בגלולות ומהזרקת סטרואידים בשל תופעות הלוואי הקשות שעלולות להופיע וגם בשל העובדה שלאחר הפסקת טיפול מסוג זה, עלולה המחלה להחריף. תכשירים חדשים לטיפול מקומי כגון Elidel ו-Protopic גם הם יכולים לאזן דלקות עור קשות והם אף נעדרים תופעות לוואי בטיפול ממושך.
במקרים קשים יותר של אקזמה מופיעים באזורים הנגועים גלדים צהובים ומוגלה כתוצאה מזיהום בסטפילוקוקוס. במקרה כזה יש לפנות לרופא, שלרוב ימליץ על טיפול אנטיביוטי כדי לדכא את הזיהום (בנוסף ראה טבלה).
מהם הגורמים לעור יבש?
ניתן להשוות את השכבה החיצונית של העור לסוג של כיסוי המגן על הגוף ומונע מהלחות הפנימית מלהתנדף. שכבה חיצונית זו של העור, הנקראת שכבה קרנית (Stratum corneum), מורכבת מתאי עור מתים. תאים אלה "עטופים" בשומן העור המיוצר על ידי תאי העור החיים. שומן העור משמש מחסום שמונע מהמים להתאדות מהעור ולא מאפשר לחיידקים לחדור אליו. תאי העור והשומן העורי הנמצאים בשכבה הקרנית מעכבים את בריחת המים וכך נשמרת החלקות והגמישות של עורנו. היעלמות שכבת ההגנה של השומן בעור גורמת לאיבוד נוזלים – כך נוצר יובש בעור וקטנה חסינותו לחומרים שונים הגורמים לגירוי.
רופאים ממליצים לרוב על חומרים המחזירים את הלחות לעור על מנת למנוע יובש והזדקנות מוקדמת של העור. שוק התרופות גדוש בחומרים מחזירי לחות. ניתן לחלק את כלל החומרים הנמכרים בשוק לארבע קטגוריות כלליות: משחות, קרמים, תחליבים ותרחיצים.
משחת לחות זה התכשיר היעיל ביותר בשימור הלחות בעור. עם זאת, לאחר השימוש במשחה, לרוב, ישנה תחושה לא נעימה של שמנוניות בעור. רוב המשחות המוסיפות לחות מכילות וזלין או שמנים צמחיים שונים. יש למרוח כמות קטנה של משחה על העור ולשפשף היטב. בשימוש בקרם לחות על בסיס נפט פוחתת תחושת השמנוניות בעור. תחליבי לחות (הדומים במראה לשמנת מתוקה) פופולאריים יותר מהמשחות מכיוון שלאחר השימוש בהם העור אינו שמנוני מדי. תרחיצים המוסיפים לחות הם התכשירים הפופולאריים ביותר. בשוק קיים מגוון עשיר של תרחיצים בעלי ריחות וצבעים שונים, ואנשי הפרסום אינם חדלים לספר לנו על יתרונותיהם הרבים של תכשירים אלה. התרחיצים לרוב סמיכים פחות מהתחליבים ונוחים מאוד לשימוש. עם זאת, אנשים הסובלים מדלקת עור ממגע חייבים להיות זהירים בשימוש בהם מכיוון שתרחיצים רבים מכילים אלכוהול, לנולין ותוספי ריח שונים. במקרה של נטייה לאלרגיה למרכיבים אלה, עלולה האקזמה להחריף. לרוב ממליצים האלרגולוגים על תכשירים שאינם מכילים מרכיבים אלה, ועם זאת, מחדירים לעור לחות המגנה עליו. להלן חלק מהתכשירים המומלצים על ידי רופאים: Vaseline Intensive Care, U-Lactin, Nivea, Lubriderm. המלצתי לחולים שלי לרוב היא להשתמש ב- Vaseline Intensive Care וב- U-Lactin. תכשירים אלה אינם גורמים לגירוי בעור, אינם מכילים מרכיבים אלרגניים, הינם זולים ונספגים היטב בעור מבלי לגרום לתחושה של שמנוניות.
המלצות כלליות לטיפול בעור לסובלים מאקזמה
יש לבצע בדיקה אצל רופא אלרגולוג על מנת להעריך אילו אלרגנים גורמים במקרה שלך להחרפת המחלה.
אין לשרוט את העור!
יש להתקלח במים חמים (אך לא חמים מדי).
יש למרוח קרם לחות מדי יום, לפחות פעם ביום.
השתמש בכפפות המגנות על העור בעת שטיפת כלים או בעת כביסה ידנית עם שימוש בחומרי ניקוי המכילים מרכיבים כימיים.
השתמש בסבון היפואלרגני לצורך רחיצה ושטיפה (יש לצמצם את השימוש בסבון למינימום).
יש ללבוש בגדי כותנה ולהשתמש בכלי מיטה מכותנה.
יש לפעול על פי הוראות רופא.